
ABCL
Revista 626
Distintas causas de hiperamonemia
Cuando los niveles de amonio en suero son elevados –mayores de 300 mmol/L–, puede atravesar la barrera hematoencefálica y su toxicidad celular producir distintos niveles de compromiso neurológico.
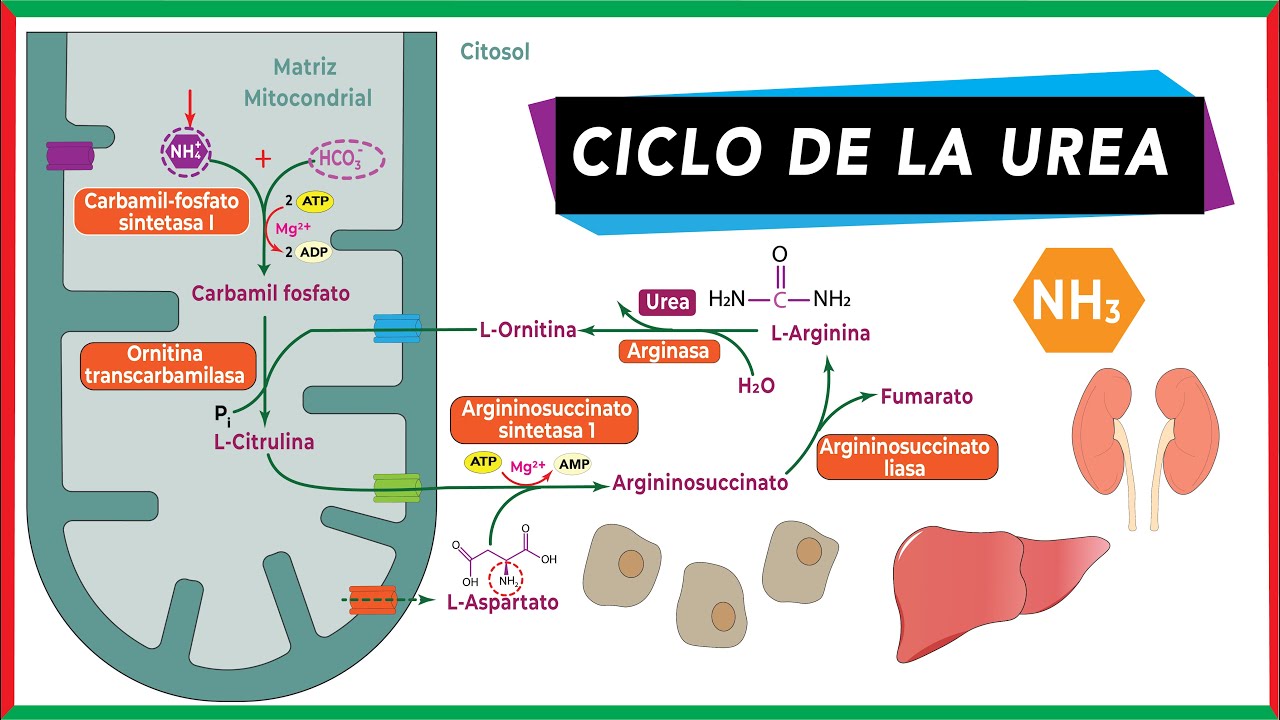
El principal mecanismo de desaminación de los aminoácidos consiste en el acoplamiento de una transaminación con la desaminación oxidativa del ácido glutámico. El amonio que se forma es uno de los productos del metabolismo de los aminoácidos y, por lo tanto, del catabolismo de las proteínas. Normalmente, los iones amonio se mantienen en concentraciones bajas (<40 mmol/L) porque se excretan por los riñones o se convierten glutamina. Ésta, a su vez se excreta por vía renal o es utilizada por las células gástricas que la transforman en citrulina, alanina y amonio. El amonio es transportado hacia el hígado donde entra en el ciclo de la urea o vuelve a transformarse en glutamina. Aproximadamente, el 80% del nitrógeno es excretado como urea formada en el hígado.
Los iones amonio derivados de la urea son esenciales para lograr el equilibrio ácido-base. Sin embargo son extremadamente tóxicos para las células y, por lo tanto, deben ser eliminados. Los riñones excretan diariamente entre 30 y 50 milimoles de amonio.
La hiperamonemia se define como el aumento de amonio en sangre. Cuando los niveles de amonio en suero son elevados (mayores de 300 mmol/L) éste puede atravesar la barrera hematoencefálica y producir distintos niveles de compromiso neurológico, como hipotonía, irritabilidad y, en los casos más graves, edema cerebral, hipertensión endocraneana, convulsiones y coma. Puede presentarse con otro tipo de síntomas como alteraciones del ánimo y la personalidad. La gravedad de los síntomas depende de la edad del paciente, de la causa y de los niveles de amonio en sangre.
Causas de niveles elevados de amonio
En pacientes con cirrosis hepática y circulación portal colateral extensa, los niveles elevados de amonio se deben principalmente a la derivación de la sangre portal. Con la elevación de los niveles plasmáticos de iones amonio se puede producir la llamada “encefalopatía hepática” que ocurre cuando éstos se acumulan en el cerebro, ya que el hígado no puede metabolizarlos.
Otras causas son la hemorragia digestiva, las fístulas vesicorrectales, el mieloma múltiple, la leucemia o errores congénitos del metabolismo. En este último caso, el individuo puede tener el llamado “trastorno del ciclo de la urea” por el cual carece de enzimas que ayudan a convertir el amonio en urea. Los síntomas pueden aparecer poco después del nacimiento o más adelante en la vida. A los recién nacidos se les pueden hacer pruebas para detectar ciertos trastornos del ciclo de la urea como parte de la pesquisa neonatal, pero no en todos los casos están recomendados por ausencia de tratamiento efectivo.
Se publicó el caso de una niña con deficiencia de N-acetilglutamato sintasa que presentaba succión débil, hipotonicidad y hepatomegalia. En los análisis se observaron concentraciones elevadas de amoníaco. Esta deficiencia pudo tratarse efectivamente N-carbamil glutamato.
Trastornos del ciclo de la urea
Los trastornos del ciclo de la urea son errores innatos de la desintoxicación del amonio debidos a defectos que afectan a los catalizadores del ciclo de Krebs-Henseleit o ciclo de la urea (cinco enzimas centrales, una enzima activadora y un antiportador mitocondrial de ornitina/citrulina) con una incidencia estimada de 1:8000. Los pacientes presentan hiperamonemia poco después del nacimiento (~50%) o, más tarde, a cualquier edad, lo que conduce a la muerte o a una discapacidad neurológica grave en muchos sobrevivientes. A pesar de la existencia de tratamientos efectivos con terapia de vías alternativas y trasplante de hígado, los resultados suelen no ser alentadores. Esto puede estar relacionado con el diagnóstico tardío debido a la presentación clínica inespecífica y al desconocimiento de los profesionales de la salud debido a la rareza de la enfermedad.
El síndrome de Reye es una enfermedad que ocurre principalmente en niños que han tenido una infección viral febril y que han tomado aspirina. En el curso del mismo puede haber aumento de amonio en sangre. Del mismo modo, el consumo de algunas drogas o la administración de nutrición parenteral pueden llevar en algunos casos a la hiperamonemia porque la disfunción hepática impide la metabolización adecuada del amoníaco y aumenta su concentración plasmática.
Raramente las infecciones urinarias por bacterias productoras de ureasa pueden ser causa de hiperamonemia. Para ello, parece ser necesaria la obstrucción de las vías urinarias, con acumulación de NH4+ que, cuando el pH aumenta por encima de 9, se transforma principalmente en NH3. Éste por su lipofilismo, atraviesa las paredes celulares y pasa a la circulación sanguínea, donde en un ambiente con pH neutro vuelve a convertirse en NH4+.
Encefalopatía hiperamonémica por infección urinaria
En el Hospital de Pediatría “Juan P. Garrahan” de Buenos Aires se estudió un paciente de 2 años de edad con encefalopatía hiperamonémica secundaria a infección urinaria por Corynebacterium riegelii, productor de ureasa. Los niveles de amonio llegaron a 450 mg/dL (valor normal: 20-120 mg/dL). El paciente presentó un episodio convulsivo con retrodesviación de la mirada, hipertonía generalizada, deterioro del sensorio y coma, por lo que requirió intubación endotraqueal y asistencia respiratoria mecánica. Luego de un tratamiento antibiótico de 14 días fue dado de alta sin complicaciones, con recuperación neurológica completa.
En la encefalopatía hiperamoniémica, la lesión característica es el edema cerebral citotóxico de predominio astrocitario. Cuando altas concentraciones de amonio llegan al sistema nervioso central, los astrocitos y las neuronas lo captan para su metabolización a glutamina a través de un proceso de aminación dependiente de adenosin trifosfato (ATP). Este proceso eleva las concentraciones citoplasmáticas de glutamina en las células y este aminoácido se comporta como una molécula osmóticamente activa que induce la entrada de agua a la célula y genera lesión osmótica.
Entre los diagnósticos diferenciales de encefalopatía aguda, se debe tener en cuenta la encefalopatía hiperamoniémica de origen predominantemente hepático, pero no olvidar, que a pesar de su rareza, la infección urinaria por germen productor de ureasa puede ser su etiología. La pesquisa neonatal y el diagnóstico precoz contribuirán a la prevención o al tratamiento oportuno para lograr una evolución favorable de los pacientes que presenten esta condición multifactorial.
Bibliografía consultada
- Auron A, Brophy PD. Hyperammonemia in review: pathophysiology, diagnosis, and treatment. Pediatr Nephrol 2012 Feb; 27 (2): 207-22.
- Albersen M, Joniau S, Van Poppel H, Cuyle PJ, Knockaert DC, Meersseman W. Urea-splitting urinary tract infection contributing to hyperammonemic encephalopathy. Nat Clin Pract Urol 2007 Aug; 4 (8): 455-8.
- Olgac A, Kasapkara ÇS, Kilic M, Emine Derinkuyu B, Azapagasi E, Kesici S, et al. Arch Argent Pediatr 2020 Dec; 118 (6): e545-e8.
- Häberle J, Boddaert N, Burlina A, Chakrapani A, Dixon M, Huemer M, et al. Suggested guidelines for the diagnosis and management of urea cycle disorders. Orphanet J Rare Dis 2012 May 29; 7: 32.
- Acosta P, Nogueira M, Gallagher R, Waquim C, Piroli I, Carmona R, et al. Encefalopatía hiperamonémica secundaria a infección urinaria por germen productor de ureasa. Caso clínico pediátrico. Arch Argent Pediatr 2017 Dec 1; 115 (6): e454-7.
